Cuando hay dudas por un PSA en sangre elevado, un tacto rectal sospechoso o una resonancia magnética de la próstata con hallazgos que preocupan, es normal sentir ansiedad. Saber cómo se realiza una biopsia prostática ayuda a llegar más tranquilo al procedimiento, entender qué se busca con las muestras y qué sensaciones o efectos pueden aparecer en orina o semen durante los días siguientes.
Qué es la biopsia de próstata y cuándo es necesaria
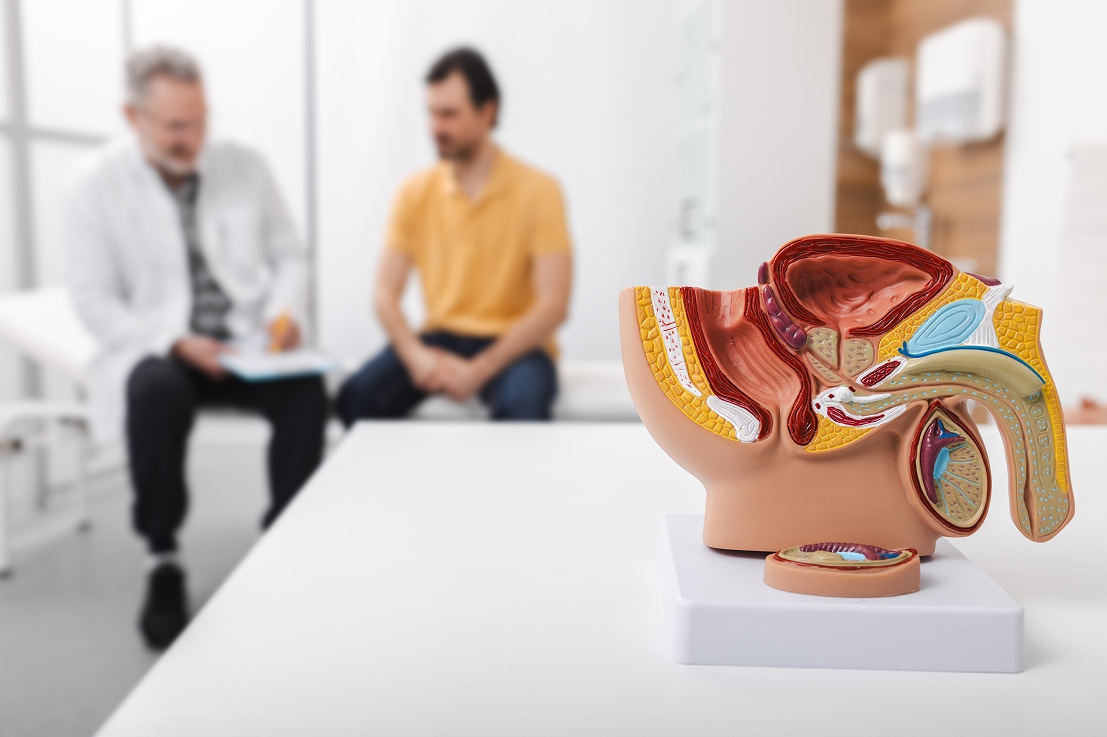
La biopsia de próstata es un estudio diagnóstico donde se toman pequeñas muestras de tejido de la glándula prostática usando una aguja gruesa diseñada para ese fin. Luego, un patólogo revisa esas muestras al microscopio para confirmar o descartar cáncer, y describir qué tipo de células aparecen.
Para qué sirve la biopsia prostática
Su objetivo principal es aclarar si existe cáncer de próstata cuando otras pruebas apuntan a esa posibilidad.
También permite conocer el grado de agresividad del tumor mediante la puntuación de Gleason, lo que orienta las opciones de manejo. En la práctica, ayuda a diferenciar tejido benigno y maligno cuando el tacto rectal, la ecografía o una resonancia magnética multiparamétrica muestran áreas que no lucen normales.
Cuándo el médico recomienda una biopsia
Suele recomendarse cuando el PSA en sangre está elevado (con frecuencia se menciona el umbral de 4 ng/ml como referencia) o cuando aumenta de forma marcada entre controles.
También se considera si el tacto rectal detecta endurecimiento, nódulos o asimetrías. Otro escenario común es una resonancia magnética multiparamétrica con lesiones sospechosas, sobre todo si se clasifican con mayor riesgo.
Preparación antes de la biopsia de próstata
Prepararse bien reduce el riesgo de infección y sangrado, y hace que el procedimiento sea más predecible. En Panamá, muchas indicaciones pueden variar según el método de biopsia (biopsia transrectal o biopsia transperineal), antecedentes del paciente y criterios del urólogo.
Medicamentos y anticoagulantes que debe suspender
Medicamentos anticoagulantes y antiagregantes, como warfarina o clopidogrel, y también algunos antiinflamatorios no esteroideos, suelen suspenderse varios días siguiendo un plan médico. La razón es clara: disminuye el riesgo de sangrado, hematuria (sangre en la orina) o sangrado rectal tras el procedimiento. La decisión se ajusta al riesgo cardiovascular y al tipo de fármaco, según evaluación clínica evaluación clínica.
Profilaxis antibiótica y enema preparatorio
Para bajar el riesgo de infección, se indica profilaxis antibiótica alrededor del procedimiento, con esquemas que cubren bacterias frecuentes del tracto urinario y, cuando aplica, del recto.
Cuando la técnica es transrectal, puede pedirse un enema la mañana del procedimiento, con la intención de reducir materia fecal en el recto y minimizar contaminación. En la biopsia transperineal, este paso no siempre es necesario, porque la aguja no atraviesa el recto.
Anestesia local y opciones de sedación
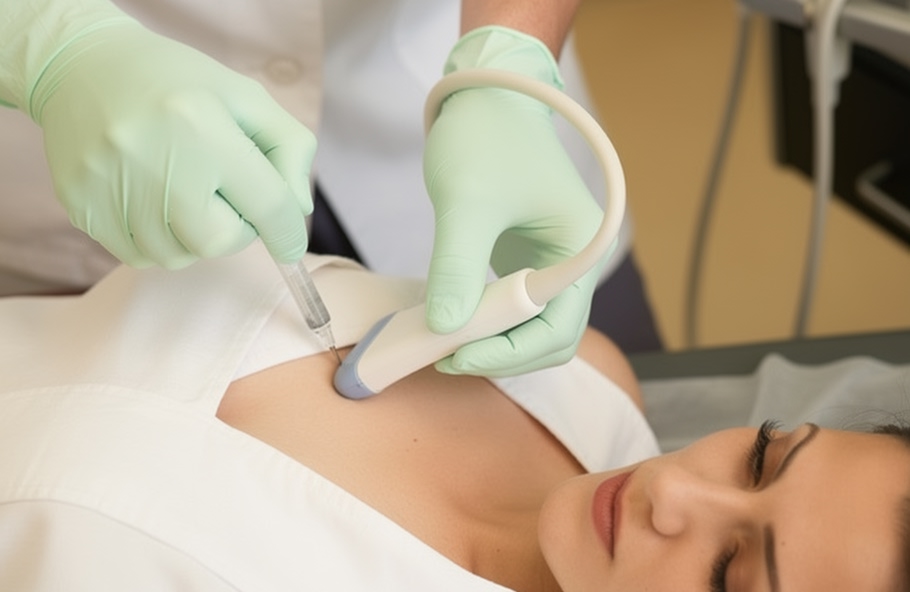
Lo más habitual es la anestesia local con infiltración periprostática (por ejemplo, lidocaína u otro anestésico). Esto disminuye el dolor durante los disparos de la aguja.
En algunas personas con mucha ansiedad se ofrece sedación, manteniendo al paciente respirando por sí mismo y con monitoreo. Aun con sedación, el procedimiento sigue siendo breve y controlado.

Tipos de biopsia de próstata disponibles
Existen varias formas de hacer biopsias, y la elección depende de la anatomía, los hallazgos en ecografía o resonancia magnética, el riesgo de infección y la disponibilidad de equipos.
Biopsia transrectal con ecografía
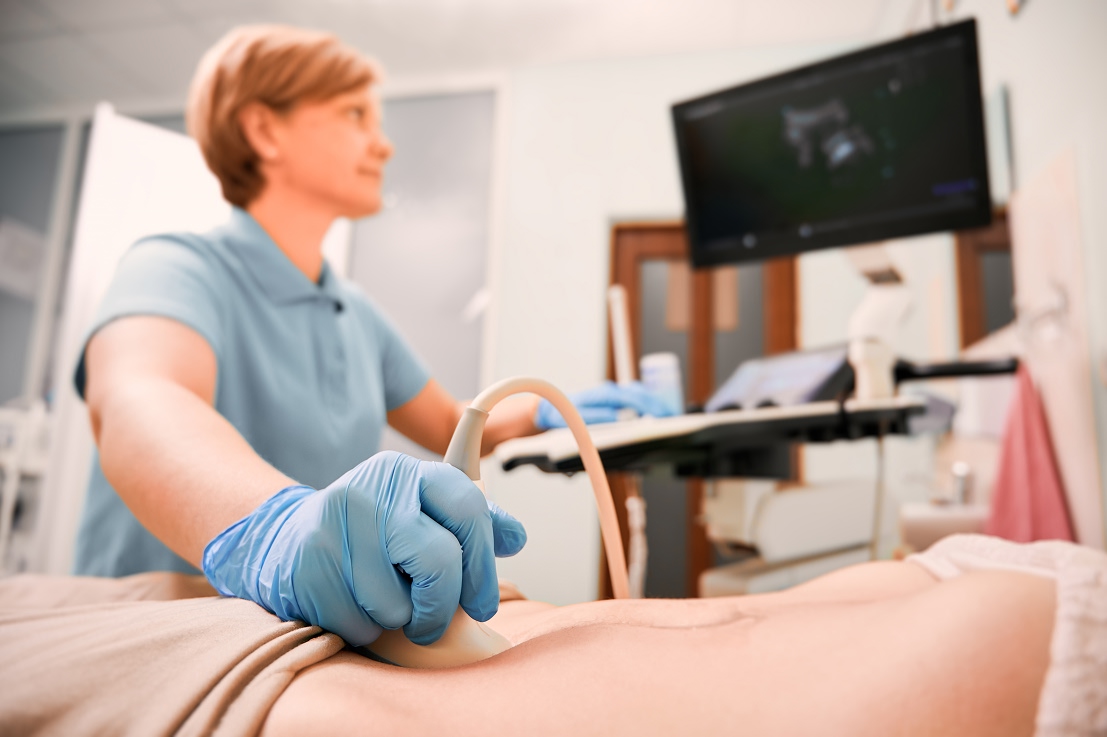
La biopsia transrectal guiada por ecografía transrectal es una de las técnicas más conocidas. Se introduce una sonda por el recto que permite ver la próstata en tiempo real. Con esa guía, se toman muestras de zonas planificadas (muestreo sistemático) y, cuando se ve o se sospecha una lesión, se prioriza esa región.
Es un método extendido, rápido y familiar para muchos equipos, aunque su paso por el recto hace que el control de infección sea una prioridad.
Biopsia transperineal guiada
En la biopsia transperineal, la aguja entra por la piel del perineo (entre el escroto y el ano). Al no atravesar el recto, el riesgo de infección suele ser menor.
También permite mejor acceso a áreas anteriores de la próstata, que a veces quedan menos cubiertas con la vía transrectal. Puede realizarse con anestesia local o con sedación, según el plan y la cantidad de muestras.
Biopsia por fusión con resonancia magnética
La biopsia por fusión integra imágenes de resonancia magnética multiparamétrica tomadas previamente con la ecografía en tiempo real. La ventaja es que permite dirigir la aguja hacia lesiones ya vistas en la resonancia, elevando la probabilidad de detectar tumores clínicamente relevantes tumores clínicamente relevantes.
Este enfoque suele ser útil cuando hay lesiones PI-RADS altas o cuando una biopsia previa no encontró cáncer, pero la sospecha persiste.
Resonancia magnética multiparamétrica previa
La resonancia magnética multiparamétrica se hace para ubicar áreas sospechosas y describirlas con el sistema PI-RADS.
Aporta detalles anatómicos y funcionales, y ayuda a planificar cuántas muestras se toman y de dónde. También puede orientar si conviene una biopsia dirigida, una sistemática, o una combinación.
Cómo se realiza el procedimiento de biopsia
Aunque hay variaciones según la técnica, el proceso mantiene una lógica común: preparar la zona, controlar el dolor con anestesia local (con o sin sedación), guiar la aguja con ecografía y tomar muestras de manera ordenada.
Duración del procedimiento y posición del paciente
Suele durar entre 15 y 30 minutos, contando preparación y anestesia.
La posición puede ser de decúbito lateral izquierdo con rodillas flexionadas o litotomía, según el método. El objetivo es permitir acceso estable a la próstata y que el paciente se mantenga quieto y cómodo dentro de lo posible.
Uso de la aguja gruesa para obtener muestras
Se usa una aguja gruesa (frecuentemente calibre 18G) acoplada a un dispositivo automático que extrae cilindros de tejido. La toma es muy rápida, en fracciones de segundo.
Cada disparo puede producir un “clic” característico. Con anestesia local bien aplicada, la sensación suele ser de presión o molestia breve más que de dolor intenso.
Número de muestras extraídas durante la biopsia
El texto fuente recibido no completa este apartado. En la práctica clínica, el número de muestras puede variar según si la biopsia es sistemática, dirigida por lesión o por fusión con resonancia magnética, y según el tamaño de la próstata y los hallazgos en ecografía.
FAQ (preguntas frecuentes)
¿Para qué sirve la biopsia prostática?
Sirve para confirmar o descartar cáncer cuando hay sospecha por PSA en sangre, tacto rectal o resonancia magnética. También permite clasificar el tumor con la puntuación de Gleason y orientar el manejo.
¿Cuándo el médico recomienda una biopsia?
Cuando el PSA está elevado o sube en controles, si el tacto rectal muestra endurecimiento o nódulos, o si la resonancia magnética multiparamétrica identifica lesiones sospechosas.
¿Qué anticoagulantes o medicamentos deben suspenderse?
Con frecuencia se suspenden anticoagulantes, antiagregantes y algunos antiinflamatorios, siguiendo un plan médico individual. Esto reduce sangrado y hematuria, y se valora según el riesgo cardiovascular y el tipo de medicamento.
¿La biopsia de próstata siempre se hace con anestesia local?
En muchos casos sí, con anestesia local periprostática. La sedación se reserva para quienes lo requieren por ansiedad, por el tipo de técnica o por indicación clínica.
¿Qué señales pueden indicar infección después de la biopsia?
Fiebre alta, escalofríos, malestar intenso o síntomas urinarios que empeoran pueden sugerir infección. Ante estos signos, se requiere valoración médica urgente.
¿Es normal ver sangre en la orina o en el semen?
Puede aparecer hematuria y también hemospermia (semen con sangre) por varios días. Si el sangrado es abundante, persistente o se acompaña de mareo o debilidad, corresponde consultar.
¿Puede ocurrir retención urinaria tras la biopsia?
Es poco frecuente, pero puede pasar, sobre todo si hay inflamación o próstata grande. Si no logra orinar, se considera una urgencia y debe evaluarse de inmediato.
Quedar claro con el equipo médico sobre medicamentos, profilaxis antibiótica y cuidados ayuda a bajar el riesgo de infección y sangrado, y a reconocer señales de alarma como fiebre alta o retención urinaria. Con información precisa, el proceso suele vivirse con menos estrés y con expectativas realistas sobre molestias temporales en orina o semen. Entender cómo se realiza una biopsia prostática permite prepararse mejor y seguir las indicaciones con confianza.